Este conteúdo foi escrito e revisado por Dr. Guilherme Foizer, médico ortopedista com atuação em cirurgia da coluna, com acompanhamento de pacientes com hérnia discal e dor lombar e cervical
CRM-SP: 114430 | RQE: 40798
Mestre – UNICAMP | Doutorando – USP
Este material tem caráter educativo e não substitui consulta médica.Última atualização: janeiro de 2026
Tipos de cirurgia de coluna: o que você precisa saber antes de decidir
Entenda quando a cirurgia de coluna é indicada, quem pode ser candidato, quais doenças podem se beneficiar,
os principais tipos de procedimentos, técnicas (aberta e minimamente invasiva) e como costuma ser a recuperação.
 Imagem ilustrativa. A indicação cirúrgica depende de avaliação individualizada.
Imagem ilustrativa. A indicação cirúrgica depende de avaliação individualizada.- quando a cirurgia é indicada
- quem realmente é candidato
- quais doenças podem se beneficiar
- quais são os tipos de cirurgia e suas diferenças
- como escolher o cirurgião e se preparar
- como costuma ser a recuperação e o controle da dor
Importante: na grande maioria dos casos, dor lombar ou cervical melhora sem cirurgia. Por isso, a indicação deve ser criteriosa e baseada em avaliação clínica e exames.
Quando devo considerar a cirurgia de coluna para minha dor nas costas ou no pescoço?
Existem situações em que a cirurgia pode ser recomendada de forma imediata, como em algumas
lesões traumáticas com instabilidade, fraturas específicas ou déficits neurológicos relevantes.
Porém, na maior parte dos casos de dor cervical e lombar, a conduta inicial é tratamento conservador,
com foco no controle de sintomas e melhora funcional.
A cirurgia costuma ser considerada quando:
- os sintomas persistem apesar de semanas (ou mais) de tratamento conservador
- a dor limita de forma importante a qualidade de vida e a rotina
- há sinais de compressão neural com déficit neurológico (por exemplo, perda de força) ou piora progressiva
- há evidência de problema estrutural no exame e nos exames de imagem
Tratamentos conservadores frequentemente incluem:
- fisioterapia (quando apropriada para o caso)
- acupuntura e/ou massagem
- medicações anti-inflamatórias e analgésicas (quando indicadas)
- infiltrações (bloqueios/esteroides) e outros procedimentos não cirúrgicos para controle da dor
- mudanças no estilo de vida, como perda de peso, parar de fumar e controle de comorbidades (ex.: diabetes, hipertensão)
Observação importante: tratamento conservador nem sempre é rápido — muitas vezes é preciso testar e ajustar por várias semanas para avaliar o real benefício.
Sou um candidato à cirurgia da coluna?
Geralmente, o paciente começa com avaliação clínica e tratamento conservador com médico de família, ortopedista, fisiatra ou especialista em dor.
Se não houver melhora adequada, pode ser encaminhado para avaliação com cirurgião de coluna
(ortopedista ou neurocirurgião com atuação em coluna).
A cirurgia tende a funcionar melhor quando existe:
- uma causa estrutural identificável que explique seus sintomas (ex.: compressão de raiz nervosa por hérnia)
- correlação entre história + exame físico + imagem
- impacto significativo na função/qualidade de vida
Um jeito prático de pensar: a cirurgia pode ser uma opção quando você responde “sim” para várias destas perguntas:
- Você já fez fisioterapia (quando indicada para o seu problema)?
- Já tentou medicamentos para reduzir inflamação, relaxar musculatura e/ou controlar dor?
- Já fez infiltrações ou outros procedimentos não cirúrgicos para dor?
- Já realizou exames como raio-x, tomografia e/ou ressonância?
- Houve necessidade de injeções diagnósticas (em casos específicos) para confirmar a origem da dor?
- Foi identificada uma causa estrutural para o seu quadro?
- A dor reduz claramente sua qualidade de vida, sono, trabalho ou capacidade de atividade?
Quais condições podem se beneficiar da cirurgia da coluna vertebral?
Muitas dores nas costas e no pescoço melhoram com tratamento não cirúrgico. Ainda assim, para pacientes que não respondem bem ao conservador,
a cirurgia pode ser adequada em situações como:
- Estenose do canal vertebral (estenose espinhal): quando há obstrução do tunel da coluna. Neste caso você pode se beneficiar de cirurgia quando há limitação importante e correlação clínica.
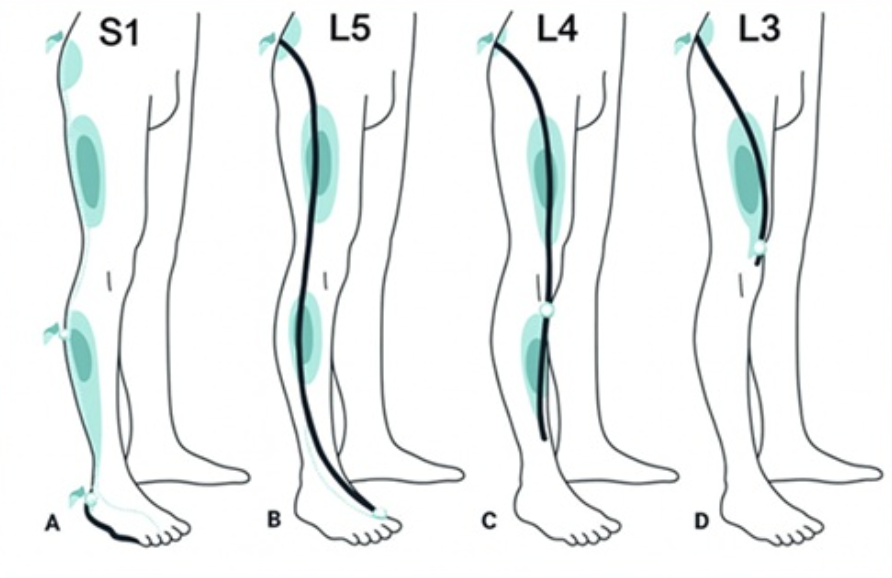
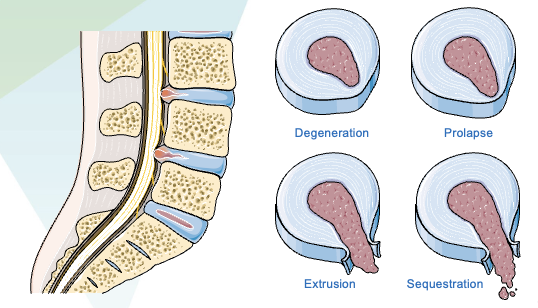
Trajeto da dor na perna de acordo com a localização da hérnia de disco- L significa lombar sendo seguido pelo número da vertébra por onde o nervo “sai” - Protusão discal / hérnia de disco: um fragmento da cartilagem se solta e pode causar dor irradiada, dormência e fraqueza quando comprime raiz nervosa ou medula.
- Hérnia de disco cervical ou lombar: em casos com compressão neural e falha do conservador, a cirurgia pode melhorar dor e função.
- Doença degenerativa do disco (DDD): em casos bem selecionados, pode-se discutir cirurgia (inclusive substituição de disco em indicações específicas).
- Espondilolistese: quando há escorregamento vertebral com sintomas e falha do conservador, a estabilização (fusão) pode ser indicada.
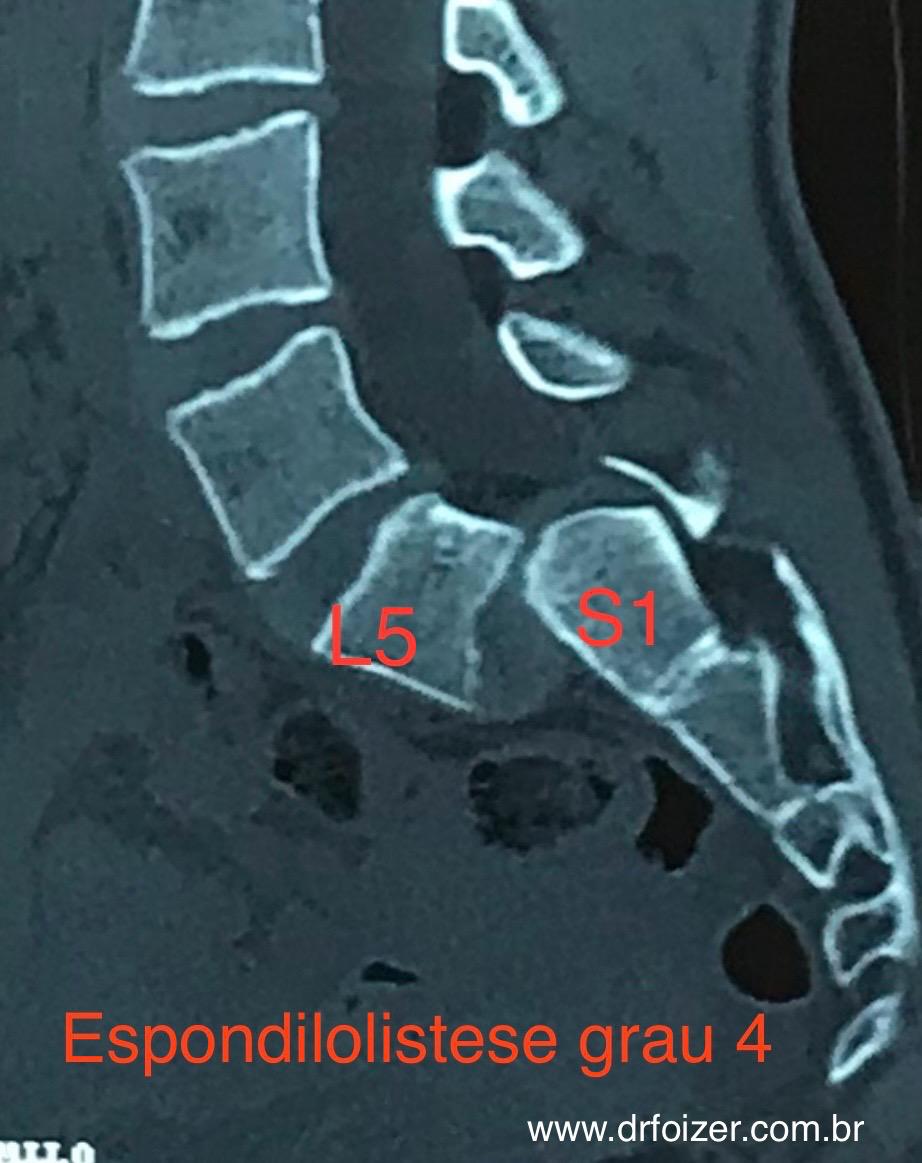
- Mielopatia: compressão/sofrimento medular pode exigir tratamento cirúrgico com maior urgência, dependendo do caso.
- Cisto sinovial: pode comprimir nervos e gerar sintomas semelhantes a hérnia/estenose.
- Artropatia facetária: o tratamento costuma ser escalonado; cirurgia é para casos selecionados.
- Perda de controle motor ou da bexiga/intestino: situações raras podem demandar avaliação urgente e, muitas vezes, cirurgia.
Quais são os tipos mais comuns de cirurgia de coluna?
De forma geral, os procedimentos se organizam em duas grandes categorias:
descompressão (liberar nervos) e estabilização (reduzir movimento e dar estabilidade).
1) Cirurgias de descompressão
Objetivo: aliviar a pressão sobre nervos (dor irradiada, formigamento, fraqueza).
Discectomia / Microdiscectomia
Indicada quando há compressão por hérnia/protusão discal. Remove-se o material discal que está pressionando o nervo e,
quando necessário, realizam-se pequenas manobras ósseas para acesso e descompressão.
Facetectomia (parcial)
Quando as facetas (articulações da coluna) contribuem para compressão nervosa, pode-se remover
a menor quantidade possível de osso para liberar o nervo.
Foraminotomia
Amplia o forame (passagem por onde o nervo sai da coluna) quando ele está estreitado por osso, disco ou tecidos ao longo do tempo.
Laminectomia / Laminotomia
Procedimentos que atuam no arco ósseo posterior (lâmina) para descompressão do canal.
A escolha depende do caso e do objetivo da descompressão.
2) Cirurgias de estabilização
Objetivo: reduzir ou eliminar movimento doloroso e dar estabilidade quando há instabilidade,
deformidade ou necessidade de suporte estrutural.
Artrodese (fusão)
Une duas ou mais vértebras para estabilizar um segmento. Pode usar implantes (parafusos, hastes, placas) e enxerto ósseo.
Pode ser cervical, torácica ou lombar, em um ou múltiplos níveis.
ACDF (Discectomia e artrodese cervical anterior)
Procedimento comum na coluna cervical, indicado quando há compressão e/ou instabilidade com sintomas relevantes,
após avaliação criteriosa.
Substituição de disco (artroplastia)
Alternativa em casos selecionados: remove-se o disco doente e coloca-se uma prótese para preservar mobilidade,
mais comum na coluna cervical.
Quais são as técnicas de cirurgia da coluna vertebral?
A cirurgia pode ser realizada por diferentes técnicas, e isso não é “melhor” ou “pior” por si só — depende da indicação.
Cirurgia aberta
Técnica tradicional, com incisão maior, permitindo acesso direto às estruturas.
Cirurgia minimamente invasiva
Em casos selecionados, é possível operar com incisões menores e instrumentos específicos (ex.: microscópio, endoscópio, retratores).
Em geral, pode trazer menor agressão muscular e recuperação mais rápida em muitos pacientes.
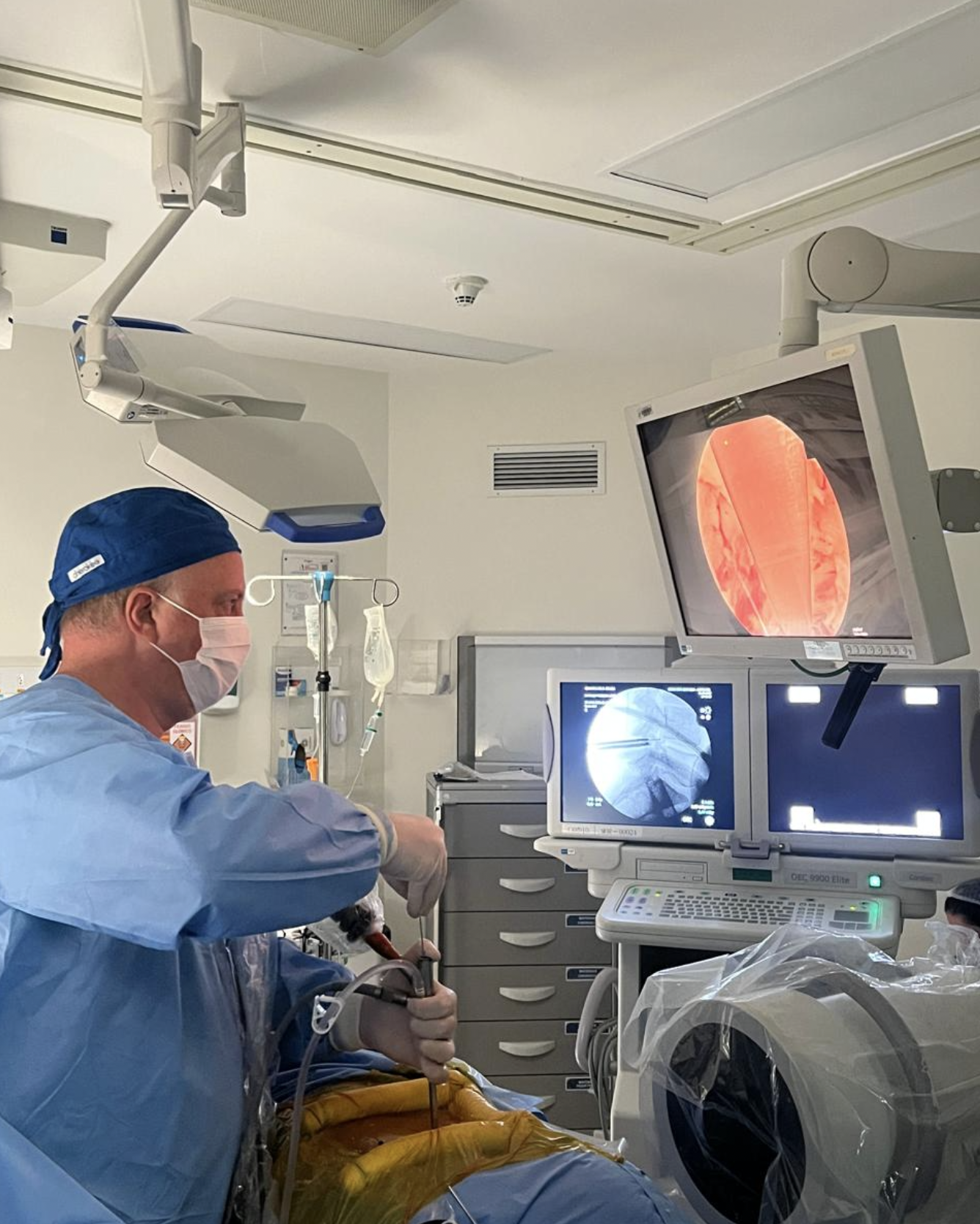
Cirurgia minimamente invasiva x “cirurgia a laser”: qual é a diferença?
Muitas pessoas pesquisam “cirurgia a laser” porque é um termo muito divulgado.
Porém, na prática, cirurgia de coluna com laser é rara e indicada em situações específicas.
Em muitos casos, “laser” é usado como termo genérico para descrever técnicas menos invasivas — que frequentemente
não envolvem laser.
O que mais influencia o resultado é:
- diagnóstico correto
- indicação adequada
- técnica bem escolhida
- execução segura e acompanhamento de recuperação
Como escolher um cirurgião de coluna?
Tanto ortopedistas quanto neurocirurgiões podem atuar com cirurgia de coluna. O mais importante é avaliar
formação, experiência e transparência.
- experiência no tipo de procedimento proposto
- capacidade de explicar benefícios, riscos e alternativas
- decisão compartilhada (sem promessas de “cura garantida”)
- equipe estruturada e acompanhamento pós-operatório
Além disso, é essencial que você se sinta confortável para tirar dúvidas e entender o plano.
Como me preparo para uma cirurgia na coluna?
- Informe-se sobre seu diagnóstico e o plano cirúrgico (o que será feito e por quê).
- Converse sobre pré-habilitação (caminhada e exercícios orientados, quando apropriado).
- Se indicado, pare de fumar: tabagismo pode aumentar complicações e atrasar consolidação.
- Informe todos os medicamentos e suplementos; pode ser necessário suspender alguns conforme orientação médica.
- Organize a casa e suporte familiar (alimentação, transporte, ajuda nos primeiros dias).
- Programe consultas de retorno e alinhe expectativas de retorno a dirigir, trabalhar e fazer atividades.
Quais são as instruções para o dia da cirurgia da coluna?
O padrão mais comum inclui:
- jejum conforme orientação (frequentemente a partir da meia-noite)
- banho com sabonete antisséptico quando recomendado
- levar documentos e itens pessoais essenciais
- seguir a lista específica fornecida pela equipe
As orientações variam por hospital, anestesia e tipo de cirurgia — sua equipe vai personalizar.
O que inclui a recuperação de uma cirurgia na coluna?
A recuperação depende do procedimento e do seu estado geral. Em geral, a equipe orienta:
- quando retornar ao trabalho (parcial ou integral)
- quando voltar a dirigir
- quando retomar atividades (escadas, exercícios, levantar peso)
- quanta dor é esperada e por quanto tempo
- quais sintomas são esperados e quais são sinais de alerta
- quando entrar em contato com o cirurgião
O que é usado para o controle da dor após cirurgia na coluna?
O controle da dor costuma envolver combinação de estratégias, como analgésicos, anti-inflamatórios (quando apropriados), anestésicos locais e medidas multimodais. A escolha é individualizada, levando em conta o tipo de cirurgia, comorbidades e segurança. Não é uma cirurgia dolorosa de modo geral, pelo contrário! As dores costumam melhorar após o procedimento.
Perguntas frequentes (FAQ)
A cirurgia é sempre o próximo passo quando tenho dor?
Não. Na maioria dos casos, o primeiro passo é tratamento conservador por tempo adequado, salvo situações de urgência.
O que define se “vale a pena” operar?
Quando existe uma causa bem conhecida correlacionada aos sintomas, impacto nas atividades de rotina do paciente, DOR relevante e falha do tratamento conservador — com benefício esperado realista.
“Laser” é melhor?
Em muitos contextos, “laser” é usado como termo genérico de marketing. O ponto central é a indicação correta e a técnica adequada para o seu caso.
Quanto tempo dura a recuperação?
Varia conforme o procedimento e o paciente. A equipe define marcos de retorno a dirigir, trabalhar e fazer atividade física.
Quer entender qual é a melhor opção para o seu caso?
Se você tem dor persistente no pescoço ou nas costas, dor irradiada para braço/perna, formigamento, perda de força
ou dificuldade progressiva para caminhar, uma avaliação especializada pode ajudar a definir o diagnóstico e o melhor tratamento — cirúrgico ou não.
Leituras relacionadas