A dor na região lombar (também chamada de lombalgia) possui mais de 100 causas, de acordo com os estudiosos. Esse grande número se deve à presença de diversas estruturas anatômicas nessa região. Como exemplo, podemos citar os rins, os músculos, os nervos, os ossos da coluna, entre muitas outras, incluindo uma estrutura frequentemente mencionada: o disco intervertebral.
O disco intervertebral é uma estrutura elástica formada por um núcleo gelatinoso e uma periferia de cartilagem mais firme, cuja função é suportar cargas e conter tensões, mantendo a união entre as vértebras. Durante um ano, um segmento vertebral humano pode ser submetido a cerca de 2 milhões de ciclos. É impressionante!
Ao longo desses milhões de ciclos anuais, basta que uma estrutura deixe de funcionar corretamente para que se inicie um processo contínuo de lesão, que pode se perpetuar até a falha completa dessa estrutura.
É exatamente isso que ocorre na chamada discopatia degenerativa, também conhecida como doença degenerativa do disco intervertebral (DDD). Esse nome refere-se ao processo de deterioração do disco intervertebral, caracterizado principalmente pela desidratação de seu núcleo gelatinoso. O quadro geralmente começa por volta dos 30 anos de idade, quando o disco ainda apresenta grande altura e uma quantidade significativa de cartilagem.
É como se uma receita complexa, necessária para a produção dessa cartilagem e transmitida de célula para célula, “perdesse algumas páginas” ao longo das milhares de reproduções celulares que ocorrem durante a vida. A cartilagem produzida no disco, sem essa receita completa, passa a perder afinidade com a água, tornando o disco menos hidratado (FIG. 1).
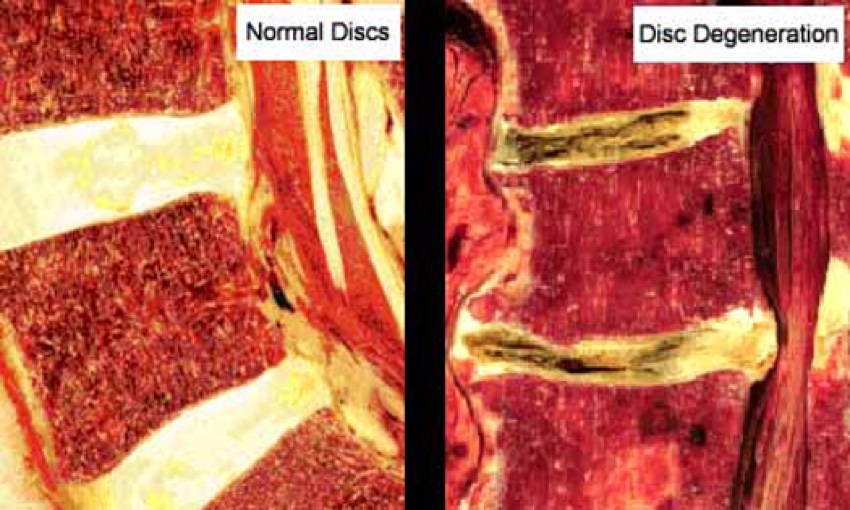
Figura 1: Imagens comparando os discos intervertebrais em um paciente sem a doença degenerativa do disco ( a esquerda) e outro paciente que apresentava a doença. Note a diminuição da altura do disco associada a irregularidades do osso em contato
Essa menor hidratação torna o disco menos elástico, aumentando o risco de lesão em sua periferia, chamada cientificamente de ânulo fibroso (termo derivado de “anel”). É justamente nessa região que surgem as hérnias de disco.
Nessas condições, o disco se torna mais rígido e transfere com maior intensidade os impactos do dia a dia para os ossos da coluna (vértebras), o que pode levar a um processo reacional nos corpos vertebrais. Esse processo resulta em uma inflamação óssea, que pode ser a causa da dor em alguns pacientes específicos, conhecida como dor lombar discogênica.
Inflamação
A dor lombar, ou lombalgia discogênica, caracteriza-se por um quadro de dor predominante nas costas (sem necessariamente irradiar para as pernas), agravada por movimentos e que costuma persistir por mais de 12 semanas. Atividades como amarrar os sapatos, girar na cama durante a noite e dirigir podem ser extremamente desconfortáveis para pacientes que apresentam esse quadro.
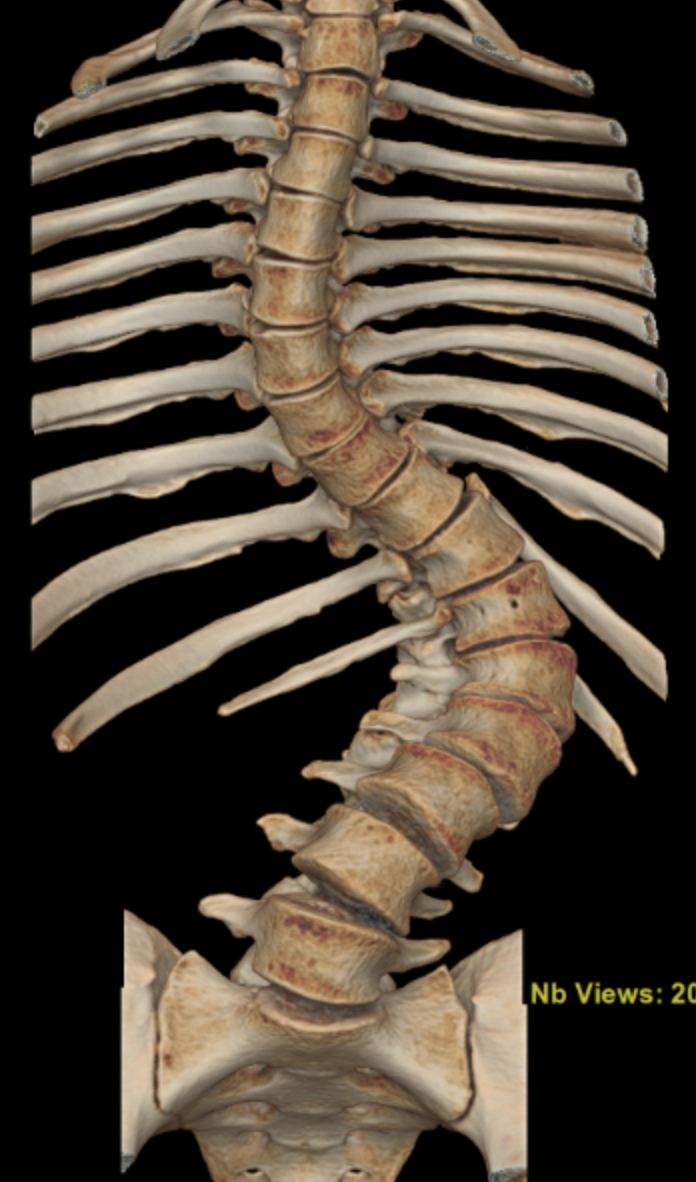
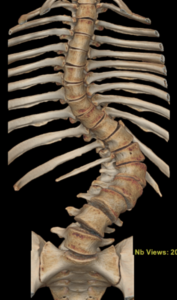
Um dos maiores desafios da lombalgia discogênica é o diagnóstico. Embora o processo diagnóstico seja amplo e complexo, é necessário que uma ressonância magnética demonstre um disco intervertebral com sinais de degeneração, como: redução da hidratação local, diminuição da altura do disco, fissuras no ânulo fibroso, presença de osteófitos, abaulamentos, protrusões, extrusões, e estreitamentos (estenoses foraminais e centrais) (figura x). Esses achados devem estar associados à piora dos sintomas com manobras específicas (como o teste de McKenzie, por exemplo), sem outras causas explicativas para a dor, incluindo fatores psicológicos, litigiosos, trabalhistas ou condições como fibromialgia.
Ou seja, trata-se de um “diagnóstico de exclusão”.
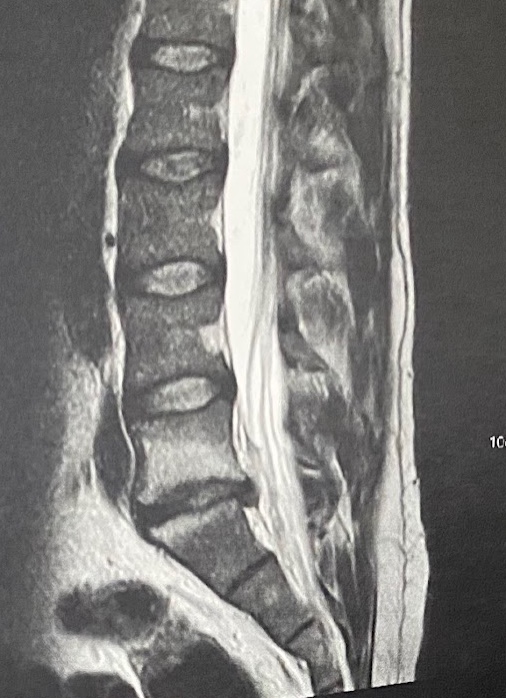
Figura X – Imagem de ressonância magnética de coluna lombo sacral, mostrando disco L5S1 com menor altura e sinal diferente quando comparado aos discos mais altos em paciente com lombalgia discogênica.
Tratamento
O tratamento da lombalgia discogênica visa aliviar a dor e é individualizado, considerando as possíveis causas associadas à degeneração do disco. O tripé formado por características genéticas, sobrecarga nos discos e hábitos (como o tabagismo, por exemplo) é frequentemente considerado a origem dessa degeneração. Alguns desses fatores, como sobrepeso, sedentarismo e má postura, são modificáveis e podem ser alvo de intervenção.
Além disso, a fisioterapia focada no fortalecimento da musculatura paravertebral, associada a estratégias de analgesia e acupuntura, pode contribuir para o alívio dos sintomas. A redução da carga na coluna, por meio da perda de peso do próprio indivíduo, é uma medida essencial, assim como a educação em dor, que ajuda os pacientes a compreenderem e manejarem melhor o quadro.
Quando todas essas abordagens conservadoras falham, e o diagnóstico é confirmado por um cirurgião de coluna experiente no tratamento da condição, a cirurgia pode ser uma opção, com bons resultados em casos selecionados.